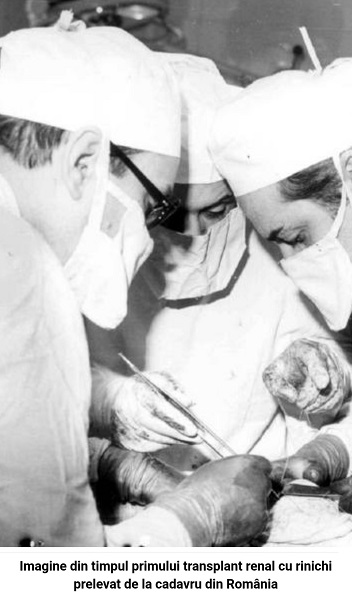
Deşi la Timişoara a fost realizat, în 1981, primul transplant renal de la donor cadavru din ţară (foto), activitatea a fost întreruptă în anul 2007.
Transplantul este singura șansă de supraviețuire pe termen lung pentru pacienții care suferă de insuficiență renală cronică.Transplantul este o intervenție complexă, care presupune prelevarea de organe de la donator, transportul rinichilor în centrele de transplant și menținerea vitalității organelor prelevate și, în cele din urmă, implantul organului prelevat.
La Spitalul Județean Timișoara există o activitate de prelevare de organe suficient de susținută. În același timp, pacienții din zona de vest a țării așteaptă pe listele altor spitale din țară, iar unii decedează între timp.
Primul transplant renal
Pionieratul transplantului renal în România îi aparține medicului timișorean Petru Drăgan. În data de 31 martie 1980 s-a efectuat primul transplant renal cu donor viu la Timișoara, de la tată la fiu. Mai apoi, la data de 25 mai 1981, la Timișoara s-au efectuat, în premieră în România, primele transplante renale cu rinichi prelevat de la donator în moarte cerebrală.
Coincidență sau nu, în 2007 – anul în care prof. dr. Petru Drăgan a decedat – a fost realizată ultima intervenție de acest tip la Spitalul Județean Timișoara, în contextul în care îndeplinirea protocoalelor pentru acreditarea efectuării de transplant a devenit mai complicată, odată cu intrarea României în Uniunea Europeană.
Chirurgii timișoreni spun că atunci când s-a făcut acea intervenție au fost anumite reguli, dar acum există o lege a transplantului, cu alte reguli.
„Consider că este un domeniu în care tradiția ne obligă. Secția Urologie este modernizată. Blocul operator a fost renovat și acolo se fac foarte multe intervenții deschise, laparoscopice, endoscopice și se pot utiliza și pentru transplantul renal. Avem și o echipă operatorie cu experiență extraordinară în operații urologice, cu peste 4.300 de intervenții pe an, dintre care 400-500 sunt de complexitate mare. Formalitățile de acreditare le-am întreținut, iar șeful secției, dr. Ion Cumpănaș, coordonează acest proces și are ca obiectiv major al mandatului său reluarea transplantului renal. În acest moment, așteptarea pe lista de transplant nu este determinată de lipsa de disponibilitate a centrelor, ci de lipsa de donatori – vii sau în moarte cerebrală. În prezent, sunt trei centre mari de transplant renal în țară, la București, Cluj și Iași. Colegii de la Cluj sunt printre beneficiarii principali de rinichi prelevați la Timișoara„, a precizat prof. dr. Dorel Săndesc.
La Timișoara, anul trecut au fost nouă cazuri în moarte cerebrală în care, cu acordul familiei și conform tuturor criteriilor legale prevăzute, s-au făcut prelevări multiorgan, iar în acest an s-a efectuat o primă prelevare.
„Doctorița Giorgiana Bobouțanu, coordonator de transplant, medic ATI, stabilește împreună cu colegii când s-a pus diagnosticul de moarte cerebrală, discută cu familia, obține acordul lor pentru prelevare, ia legătura cu Agenția Națională de Transplant, cu alte centre care au cazuri în așteptare, legătura cu echipele de prelevare. Dr. Adina Vlad răspunde de diagnosticul de moarte cerebrală și managementul, îngrijirea după diagnosticul de moarte cerebrală, urmată, inevitabil de oprirea inimii. În această perioadă, aparatele, organele, țesuturile care pot fi prelevate trebuie menținute într-o stare fiziologică, asigurând prin mijloace de terapie extracorporală, ventilație mecanică, monitorizări, uneori hemodialize, menținerea organelor la stare cât mai bună. Avem echipe chirurgicale de la noi, echipa de radiologie, extrem de importantă, condusă de dr. Aida Iancu, pentru că trebuie făcute explorări imagistice, prin care se evaluează starea organelor, dimensiunea organelor și poate contribui la decizia destinatarului transplantului„, spune prof. dr. Dorel Săndesc.
Promisiuni pentru reluarea activității de transplant renal au fost numeroase de-a lungul timpului. Ultima a fost în anul 2022, atunci când a fost renovată Clinica de Urologie de la Spitalul Județean Timișoara.